Health for Romania / Spitale funcționale
Navigarea pacientului în sistemul de sănătate și integrarea serviciilor
O abordare fragmentată versus o abordare integrată în sistemul de sănătate
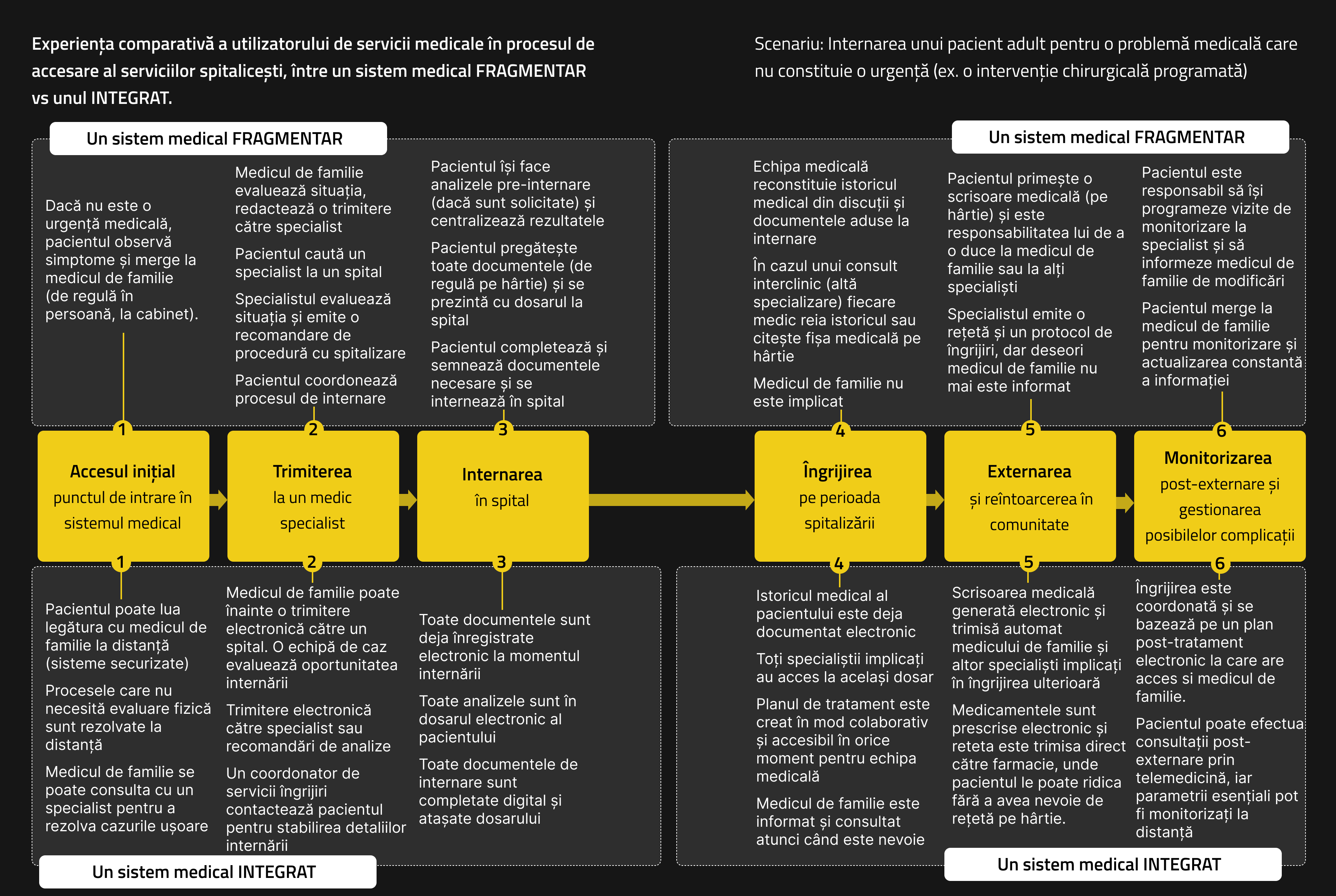
În timp ce în tot mai multe țări din lume adoptă sisteme integrate de sănătate și îngrijire, în România aceste sisteme rămân profund fragmentate. Într-un astfel de context, pacientul este propriul manager de caz și trebuie să înțeleagă singur cum diferitele servicii răspund nevoilor sale.
În mod tradițional, serviciile în sănătate au fost construite în jurul proceselor de tratament ale unui pacient bolnav și au fost concepute pentru a răspunde problemelor de multe ori acute, de sănătate. A fost ignorat contextul mai larg al vieții pacientului, cauzele care au dus la acele probleme, și modul în care acestea ar putea fi prevenite. Totodată, sistemele de sănătate s-au dezvoltat într-un mod izolat de celelalte servicii sociale și de îngrijire. Spitale, cabinete de medicină primară, servicii sociale, servicii de sănătate mintală, serviciile de recuperare sunt într-un astfel de sistem domenii aproape independente cu propriile obiective, bugete, moduri de organizare, și instituții responsabile.
În ultimele decenii însă, a devenit tot mai clară realizarea că abordarea serviciilor de sănătate ca răspuns la boală, fără să țină cont de cauzele problemei sau de modul cum ea poate fi prevenită nu aduce rezultatele cele mai bune pentru pacient și pune o presiune puternică pe resursele materiale și pe personalul medical.
Ca răspuns, în tot mai multe țări se încearcă o abordare integrată care recunoaște că sănătatea este influențată de o mulțime de factori - medicali, sociali, economici, de mediu - pe care o îngrijire eficientă trebuie să-i adreseze, prin coordonarea diferitelor tipuri de servicii, dar și prin activități de prevenție. Într-un asemenea abordare comprehensivă a sănătății unde atenția nu este strict pe pacient (strict ca utilizator de servicii) ci pe cetățean (ca om cu nevoi complexe de viață) nu se mai vorbește strict de sisteme de sănătate, ci de sisteme de sănătate și îngrijire.
Un exemplu de abordare integrată vedem în Anglia, unde în 2022 au fost introduse sistemele integrate de ingrijire (Integrated Care Systems), prin parteneriate între autoritățile locale și diferite servicii medicale, de prevenție și de îngrijire. Într-un astfel de sistem spitalele ar trebui să devină din ce în ce mai puțin folosite pentru nevoi generale de sănătate și să se concentreze pe cazurile acute și serviciile foarte specializate. Alte exemple de sisteme integrate găsim în țările nordice sau Noua Zeelandă.
Strategia Națională de Sănătate 2022-2030 subliniază că în România intervențiile de sănătate publică și serviciile de îngrijire medicală sunt în mare parte furnizate fragmentat și necoordonat. Pacienții nu beneficiază de servicii care să le faciliteze coordonarea îngrijirilor și să îi sprijine în luarea deciziilor legate de sănătatea lor. Majoritatea intervențiilor, mai ales pentru bolile cronice, sunt furnizate punctual, fără o integrare eficientă. Totodată, există o lipsă severă de servicii ambulatorii accesibile, atât pentru diagnostic , cât și pentru monitorizarea evoluției bolilor. Pentru a aborda aceste deficiențe, strategia propune implementarea unor rețele teritoriale de servicii de sănătate dedicate acestor priorități.
O componentă importantă în integrarea serviciilor o reprezintă integrarea informației despre pacient. Diferiții furnizori de servicii trebuie să aibă acces la tot istoricul medical al pacientului și al tratamentelor pe care le-a urmat. În acest sens tot mai multe țări lucrează la un dosar electronic al pacientului (DES) care sa fie un sistem disponibil al nivel național la toate nivelurile de îngrijire. Acesta se deosebește de dosarul medical pacientului, care conține informații strict cu relevanță clinică și care se găsește la nivel de unitate medicală. Una din provocarile majore este interoperabilitatea (adică schimbul ușor de informații) între dosarul medical al pacientului de la nivelul unui furnizor de servicii și dosarul electronic pacientului, accesibil tuturor furnizorilor de servicii medicale, cât și pacientului.
În România, s-a încercat implementarea dosarul electronic al pacientului, dar acesta a eșuat în practică și nu este utilizat. Puținele date disponibile despre acest subiect sugerează că acesta a fost pentru o scurtă perioadă preponderent folosit de medici de familie (dar nu toți) și prea puțin de către medici specialiști sau de spitale (Grad, 2022). Mai mult, foarte puțini cetățeni au reușit să își acceseze dosarul electronic de sănătate. Deși nu am reușit să identificăm date statistice oficiale, surse din presă citează 16 milioane de dosare create și puțin peste 11.000 de pacienți care și le-au accesat până în anul 2022. În prezent, pacienții încă se confruntă cu un proces birocratic complicat, fiind nevoiți să se deplaseze frecvent între medicul de familie, ambulator și spital pentru bilete de trimitere, programări și alte documente necesare. Acest sistem de "du-te-vino" consumă timp și este epuizant pentru pacienți, care trebuie să aloce uneori chiar zile întregi pentru a naviga prin acest circuit administrativ.
Relația spitalelor cu celelalte niveluri de îngrijire
Relația spitalelor cu medicii de familie
Cercetarea noastră relevă că nu există un cadru formal de colaborare însă pot exista relații informale între medicii de familie și spitale. Medicii de familie fac referire la dificultatea de a obține informații actualizate despre pacienții internați în spital, comunicarea fiind mediată de documente (deseori pe hârtie) transportate de către pacient și familia acestuia de la un specialist la altul.
Dosarul electronic al pacientului, despre care aminteam mai sus că nu funcționează în România, ar fi fost extrem de util pentru transferul de date între medici, precum și păstrarea unui istoric medical. Acesta ar fi cu atât mai important pentru bolnavii cronici, sau cei care urmează scheme de tratament complexe. Aminteam în raportul Sănătate Mintală pentru toți, publicat în anul 2023, faptul că istoricul tratamentelor medicamentoase în cazul pacienților psihiatrici este deseori extrem de complex, iar necunoașterea lui poate duce la consecințe severe asupra stării de sănătate a pacientului precum și a șanselor de stabilizare ale acestuia. Însă problema este relevantă pentru orice pacient cronic, care primește servicii în instituții medicale diverse sau este urmărit de specialiști diferiți.
În timp ce în multe țări există sisteme electronice de trimiteri și de comunicare între medici de familie și spitale, acestea lipsesc în România. În schimb, fluxul de informații este unidirecțional și deseori incomplet - de la medicul de familie spre medicul specialist. Modul principal de comunicare este trimiterea de scrisori medicale pe hârtie pe care pacientul este responsabil sa le ducă de la un specialist la altul, însoțită de documentele medicale păstrate de pacient. Chiar și aceste documente pe hârtie sunt deseori problematic proiectate. Spre exemplu, o nemulțumire menționată de un reprezentant al medicilor de familie este că formularul tipizat pentru trimitere către medicul specialist este minimal și nu încurajează descrierea detaliată a problemei și a contextului pacientului. Astfel, acesta nu are la îndemână un instrument pe care îl poate folosi sistematic, și va colabora cu medicul specialist doar dacă se întâmplă să aibă o relație profesională dezvoltată personal.
O soluție comună în țările cu sisteme mai integrate este un portal unic de trimiteri electronice. Aceste platforme pot fi însoțite de module pentru comunicarea între medici prin care se pot solicita și oferi informații adiționale. Medicilor de familie le pot fi astfel comunicate pe parcurs intervențiile care se fac pacientului, dar și raportul de externare (scrisoarea medicală) și planul de tratament și/sau îngrijiri.
Exemplul sistemului de trimiteri electronice din Marea Britanie (denumit și NHS e-Referral Service sau e-RS) este o platformă digitală prin care medicul de familie (după ce identifică necesitatea unei consultații de specialitate pentru un pacient), introduce informațiile acestuia în sistemul de trimiteri. În anumite cazuri, pot solicita sfaturi suplimentare de la specialiști prin modulul Advice and Guidance (A&G), ca să confirme necesitatea unei trimiteri sau să primească indicații pentru gestionarea cazului. Odată ce trimiterea este aprobată în sistem, pacientului se poate programa online la serviciu medical de specialitate. După consultație, specialistul poate introduce rezultatele investigației și recomandările direct în sistem, la care medicul de familie va avea acces în mod dinamic.
Lipsesc traseele clinice
Traseele clinice reprezintă planuri structurate de îngrijire, menite să ghideze parcursul unui pacient prin diverse etape ale tratamentului, de la diagnostic până la recuperare, între diferiții furnizori de îngrijire. Acestea sunt folosite pentru a standardiza îngrijirea medicală a pacientului (indiferent de locația acestuia sau de medicul care îl îngrijește). Într-un traseu terapeutic este detaliată fiecare etapă a tratamentului, rolurile echipei medicale (de exemplu, medici, asistente, psihologi), timpul de așteptare între intervenții și eventualele ajustări de tratament.
În România lipsesc aceste trasee clinice, care ar implica un efort de coordonare între furnizorii de servicii de la nivel local, pentru trasa un parcurs al pacientului în raport cu capacitatea și resursele existente.
Un model internațional de bune practici în acest domeniu este HealthPathways din Noua Zeelandă. Acesta este un sistem de ghiduri și protocoale standardizate care descriu parcursul optim al unui pacient prin sistemul de sănătate pentru o anumită condiție medicală. Ele integrează atât aspecte medicale, cât și informații practice despre resursele locale disponibile și modalitățile de coordonare între diferiți furnizori de servicii. Ele sunt dezvoltate și actualizate continuu prin consultări între medicii de familie și specialiștii de la nivel local.
Fragmentarea îngrijirii afectează toate categoriile de pacienți, În raportul Sănătate mintală pentru toți am explicat mai pe larg cum lipsa de protocoale și fragmentarea îngrijirii afectează pacienții în psihiatrie, unde schemele de tratament pot fi foarte complexe și necesită continuitate. Fără un istoric medical clar, un nou medic poate relua scheme tratament deja încercate și invalidate de un alt medic anterior, întârziind stabilizarea pacientului. În plus, medicamentele psihiatrice au multiple interacțiuni cu alte tratamente, ceea ce face coordonarea între medici pe multiple specializări, absolut necesară.
Legătura spitalelor cu alte servicii medicale și de ingrijire
Pe lângă personalul medical, spitalele au nevoie de specialiști din alte domenii conexe, care deseori joacă un rol cheie în recuperarea acestora.
Psihologii au un rol cheie în spitale, deoarece mulți pacienți se confruntă cu stres, anxietate sau depresie în urma unui diagnostic, al ajustării la boală, gestionării simptomelor sau a intervențiilor medicale. După cum a fost explicat pe larg în raportul Sanatate mintală pentru toți în spitalele din România există prea puțini psihologi, iar aceștia sunt suprasolicitați. Această lipsă afectează în mod special pacienții cu boli cronice sau grave, care trec prin perioade dificile ce implică ajustări fizice și psihologice majore. Amintim aici aspecte precum durerea cronică, frica de recidivă sau integrarea într-un nou stil de viață. Deși puțini pacienți beneficiază de sprijin psihologic în timpul spitalizării, acesta este deseori limitat la evaluare clinică și rareori de suport real, dar care nu continuă după externare.
Kinetoterapeuții și fizioterapeuții au un rol cheie în secțiile de ortopedie și traumatologie, neurologie și reabilitare, dar și chirurgie plastică și reparatorie, sau orice alte compartimente care realizează intervenții chirurgicale care afectează capacitatea de mișcare. Aceștia ar trebui să se regăsească și în secții precum pneumologie sau oriunde pacienții au nevoie de exerciții specializate pentru a se recupera după o intervenție complexă, de a-și recâștiga mobilitatea sau pentru a preveni atrofia musculară datorată lipsei de mobilitate temporară. Cu toate acestea, numărul de specialiști în kinetoterapie, fizioterapie și medicină fizică și reabilitare este extrem de scăzut în spitalele din România. Dintr-o luare de poziție recentă a Colegiului Fizioterapeuților din România, țara noastră are puțin peste 1.000 de medici cu specializarea în medicină fizică și reabilitare în contract cu CAS, la nivel național. Aceștia estimau și peste 7.500 de fizioterapeuți acreditați la nivel național, dar care majoritatea lucrează în sistem privat sau în servicii de tip ambulator de specialitate.
Un alt rol important este reprezentat de navigatorul de pacienți. Acesta este un profesionist specializat care ajută pacienții să înțeleagă și să acceseze mai ușor sistemul medical și care acționează ca o interfață între medic și pacient, apoi între pacient și aparatul birocratic. Rolul său acoperă tot procesul de îngrijire, de la clarificarea opțiunilor de diagnostic și tratament până la gestionarea interacțiunilor cu instituțiile implicate. Navigatorii cunosc bine limbajul medical și colaborează cu specialiști din diverse domenii (oncologie, nutriție, psihologie) pentru a ghida pacienții către resursele potrivite și a simplifica traseul birocratic. În România, deși ocupația de navigator de pacienți a fost introdusă în Codul Ocupațiilor la finalul anului 2016, la inițiativa Asociației Amazonia, această profesie încă nu este implementată oficial în sistemul sanitar de stat, neexistând posturi bugetate pentru astfel de roluri, conform unui raport al Avocatului Poporului din 2023. Totuși, navigatorii de pacienți își pot desfășura activitatea în cadrul organizațiilor non-guvernamentale, spitalelor private sau ca consultanți independenți, fiind necesare cursuri de instruire pentru obținerea acestei specializări.
Tranziția și coordonarea îngrijirii postspitalizare
După externare, mulți pacienți au nevoie de monitorizarea stării de sănătate, de sprijin pentru recuperare, reabilitare sau uneori îngrijire paliativă. Spitalul ar trebui să colaboreze cu centrele de reabilitare, centrele de îngrijire pe termen lung, unitățile de îngrijire la domiciliu și serviciile de îngrijire paliativă pentru a se asigura că pacientul primește îngrijirea de care are nevoie în mod continuu. Astfel de servicii comunitare sunt critice pentru a asigura evoluția favorabilă a persoanelor precum și evitarea complicațiilor sau a reinternării. Acest tip de servicii pot fi oferite de medicii de familie (care sunt deseori prea aglomerați să reușească să ofere vizite la domiciliu sau să monitorizeze pacienți postexternare) sau în zonele defavorizate de asistenți medicali comunitari (program la rândul său subfinanțat la nivel național). Dincolo de serviciile publice disponibile, un număr mic de organizații non-profit oferă astfel de servicii fără costuri adiționale. În rest, acest tip de servicii pot fi contractate de persoanele care își permit contra cost, însă și acestea în zonele urbane mai mari. Cu toate acestea, niciunul dintre aceste servicii nu sunt în contact sau comunicare cu spitalele și nu oferă servicii într-un mod integrat.
Asistenții sociali joacă un rol critic în îngrijirea postspitalizare, prin oferirea de sprijin pacienților care au nevoie de resurse sociale și financiare. Ei îi ajută pe cei vulnerabili să acceseze servicii sociale și să se conecteze cu organizații care le pot oferi sprijin suplimentar. De asemenea, asistenții sociali oferă consiliere și ajută pacienții să navigheze prin diferite sisteme de suport, mai ales când este vorba de îngrijirea la domiciliu sau servicii de reabilitare. Conform unui analize a guvernanței spitalelor publice din România (Duran, 2019) mai mulți manageri de spital au invocat „misiunea socială a spitalului”, care devine mai evidentă în lunile de iarnă, când numărul „cazurilor sociale” crește brusc. Majoritatea acestor cazuri sunt pacienți fără adăpost, care nu au unde să meargă și rămân internați pentru perioade mai lungi decât ar fi necesar din punct de vedere medical. Managerii asociază situația cu insuficiența serviciilor de asistență socială în multe localități.
Ce înseamnă o experiență pozitivă a unui pacient într-un spital?
O experiență pozitivă pentru pacient într-un spital sau în sistemul de sănătate nu se rezumă doar la primirea tratamentelor medicale propriu-zise, ci e influențată și de o serie de alți factori, așa cum a reieșit și din interviurile realizate în cadrul cercetării noastre. Am sumarizat în această secțiune o serie de puncte de contact cheie care definesc experiența unei persoane în relație cu sistemul sanitar. O experiență pozitivă sau negativă este puternic modelată de modul în care sistemul medical (în acest caz spitalele și serviciile spitalicești) reușesc să abordeze aceste experiențe în mod pozitiv. Le-am formulat din perspectiva unui pacient (utilizator de servicii) și am încercat să oferim context pentru relevanța lor.
Interacțiunea și comunicarea cu personalul medical
O experiență pozitivă pentru pacient depinde mult de comunicarea clară și eficientă cu personalul medical, însă caracterizată de empatie și respect reciproc. Pacienții trebuie să fie bine informați despre tratamente, pașii următori și resursele disponibile în timp ce modul de livrare al acestor informații este cheie. Asimetria de putere și vulnerabilitate între pacient și specialiștii cu care intră în contact fac acest subiect și mai important, modul de raportare între personalul medical și pacient (și/sau familie) devenind un subiect critic. Un expert în sănătate publică subliniază că „mare parte din ceea ce înseamnă o experiență pozitivă este dependentă de interacțiunea cu personalul” și de cât de bine este tratat pacientul ca ființă umană. Totuși, un alt specialist în calitate menționează că „comunicarea pe toate nivelele este una dintre cele mai mari probleme ale sistemului, ea nu există”, din cauza lipsei de timp și a unui flux de muncă supraîncărcat. Pe de altă parte, pacienții menționează variabilitatea acestei experiențe în funcție de abilitățile personale ale medicului de a comunica în mod eficient dar empatic.
Navigarea sistemului de sănătate
Într-un sistem de sănătate eficient, pacientul ar trebui să poată naviga cu ușurință între diferitele servicii, cu atât mai mult cu cât momentul accesării de astfel de servicii este încărcat emoțional, sistemul este străin și intimidant pentru mulți, iar informațiile a priori limitate. Acest lucru este deosebit de important pentru pacienții cu multiple afecțiuni sau pentru vârstnici, care se confruntă cu trasee complicate între specialități, spital,ambulator, medic de familie și servicii comunitare. Un sistem bine coordonat, care facilitează accesul la tratament fără frustrare sau întârzieri, ar contribui semnificativ la reducerea stresului pacientului și ar îmbunătăți experiența generală.
Condițiile hoteliere din spital și confortul fizic
Așa cum ne-a spus un director medical, pacienții de multe sunt mai preocupați de confortul fizic și de condițiile hoteliere ale spitalului (mâncarea, igiena, curățenia, starea saloanelor) decât de detaliile tratamentelor medicale. Deși aceste aspecte sunt esențiale pentru o experiență pozitivă a pacientului, asigurarea unor standarde superioare în spitalele publice din România poate fi o provocare din cauza resurselor limitate și a infrastructurii vechi. De asemenea, condițiile hoteliere pot fi și un factor important asociat prevenției accidentelor și siguranței pacienților internați, de la prevenirea infecțiilor, o nutriție echilibrată, intimitate în interacțiuni, un confort psihologic mai ridicat, sau chiar o igienă mai bună.
Rezultatul medical final
O experiență pozitivă se încheie cu rezolvarea problemelor pentru care pacientul a ajuns în spital „pacientul ar trebui să finalizeze experiența sa din spital cu rezolvarea problemei pentru care a venit”, ne spunea un specialist intervievat, Atunci când pacientul își rezolvă problema pentru care a ajuns în spital și simte că a fost tratat corespunzător, întregul parcurs devine mai puțin stresant. În acest sens, o problemă des invocată de experții intervievați este că la externarea din spital, de multe ori nu se finalizează actul medical. Problemele pacienților nu sunt explorate complet, iar pacienții pleacă confuzi și cu problema nerezolvată. Un alt aspect ce ține de nefinalizarea actului medical este că rețele pentru medicamentele necesare nu se eliberează întotdeauna în spital, una din cauzele menționate fiind disfuncționalitățile în software-ul de eliberare de rețete compensate legat de CNAS. Astfel, pacienții, inclusiv cei cu afecțiuni grave nu primesc rețetele necesare pentru medicamente esențiale (anticoagulante, antibiotice) la externare. Acest lucru generează dificultăți pentru medicii de familie care primesc apeluri și mesaje în afara orelor de lucru pentru a rezolva situația.