Health for Romania / Spitale funcționale
Digitalizarea în sistemul de sănătate și spitale
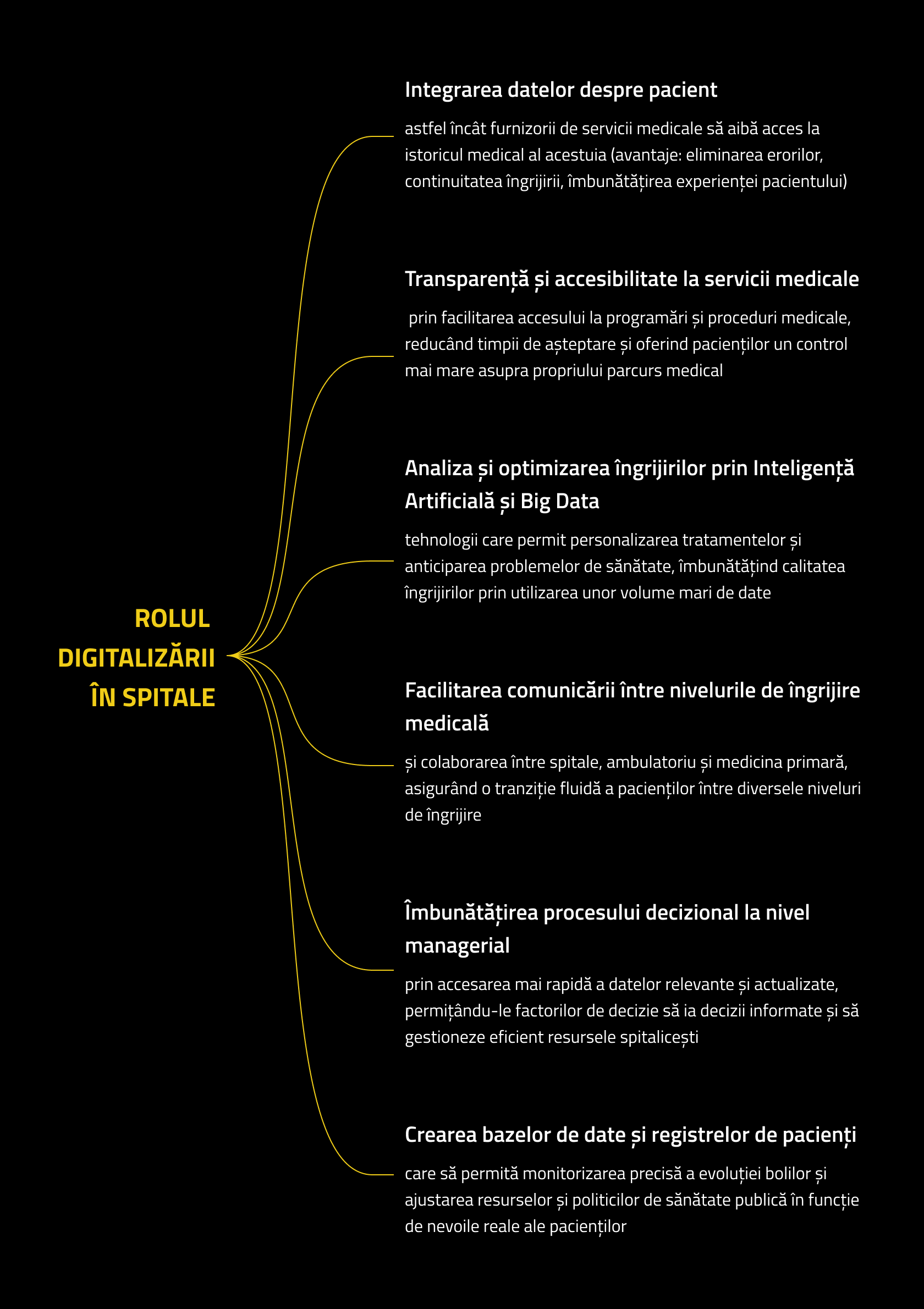
Rolul tehnologiei sau al digitalizării în sistemul de sănătate depinde de modul în care utilizatorii finali, precum personalul medical, managerii de spitale, medicii, pacienții și factorii decizionali beneficiază de implementarea acesteia. Dacă privim digitalizarea la nivelul unui spital, putem identifica câteva dimensiuni esențiale care contribuie la o înțelegere mai cuprinzătoare a îmbunătățirilor aduse întregului sistem de sănătate. Diagrama de mai jos sintetizează principalele aspecte evidențiate de experții intervievați în cadrul cercetării noastre.
În România, digitalizarea sistemului de sănătate avansează cu dificultate, fiind mult sub media Uniunii Europene, ceea ce reprezintă un risc pentru realizarea țintelor UE 2030, cu toate că țara beneficiază de cea mai bună infrastructură de fibră optică din UE și de un număr mare de specialiști licențiați în IT, conform unui raport al Comisiei Europene. Informatizarea sistemului de sănătate a necesitat o investiție de 173 de milioane de euro (fără TVA), și a inclus mai multe componente, cum ar fi sistemul informatic unic integrat (SIUI), rețeta electronică, cardul electronic de sănătate și dosarul electronic de sănătate (ilustrate în diagrama de mai jos). În prezent, niciuna dintre aceste componente nu funcționează optim, îngreunând activitatea medicilor. În februarie 2024, Ministerul Sănătății a anunțat o investiție de 100 de milioane de euro în sistemul informatic al CNAS pentru a îmbunătăți securitatea cibernetică, digitalizarea instituției și optimizarea noii Platforme Informatice pentru Asigurările de Sănătate (PIAS). Acest anunț a fost făcut la scurt timp după ce mai multe spitale au fost victimele unor atacuri cibernetice.
În completarea sistemului cadru, au mai existat două inițiative finanțate din fonduri europene, și anume eDES și SIGMA SMART, ambele derulate de CNAS, în parteneriat cu Serviciul de Telecomunicații Speciale (STS) și Autoritatea pentru Digitalizarea României. eDES ar trebui să conecteze dosarele electronice de sănătate ale cetățenilor cu o gamă largă de servicii medicale, inclusiv paraclinice, clinice, de recuperare, serviciile de stomatologie, de îngrijire paliativă, precum și servicii de asistență la domiciliu și transport medical. Valoarea estimată a proiectului este de 115.148.781 lei cu TVA. Pe de altă parte, SIGMA SMART ar fi un sistem informatic pentru gestionarea electronică a documentelor din asigurările sociale de sănătate, incluzând certificatele de concediu medical, biletele de trimitere pentru servicii medicale, scrisorile medicale, recomandările pentru îngrijiri la domiciliu, precum și programările pentru servicii medicale. Valoarea estimată a acestui proiect fiind de 166.844.006 lei cu TVA. Deși ambele proiecte au fost semnate și prezentate ca parte din strategia pentru digitalizarea sistemului de sănătate, lipsa de transparență face greu de evaluat progresul real de implementare al acestora, neexistând informații recente despre stadiul lor.
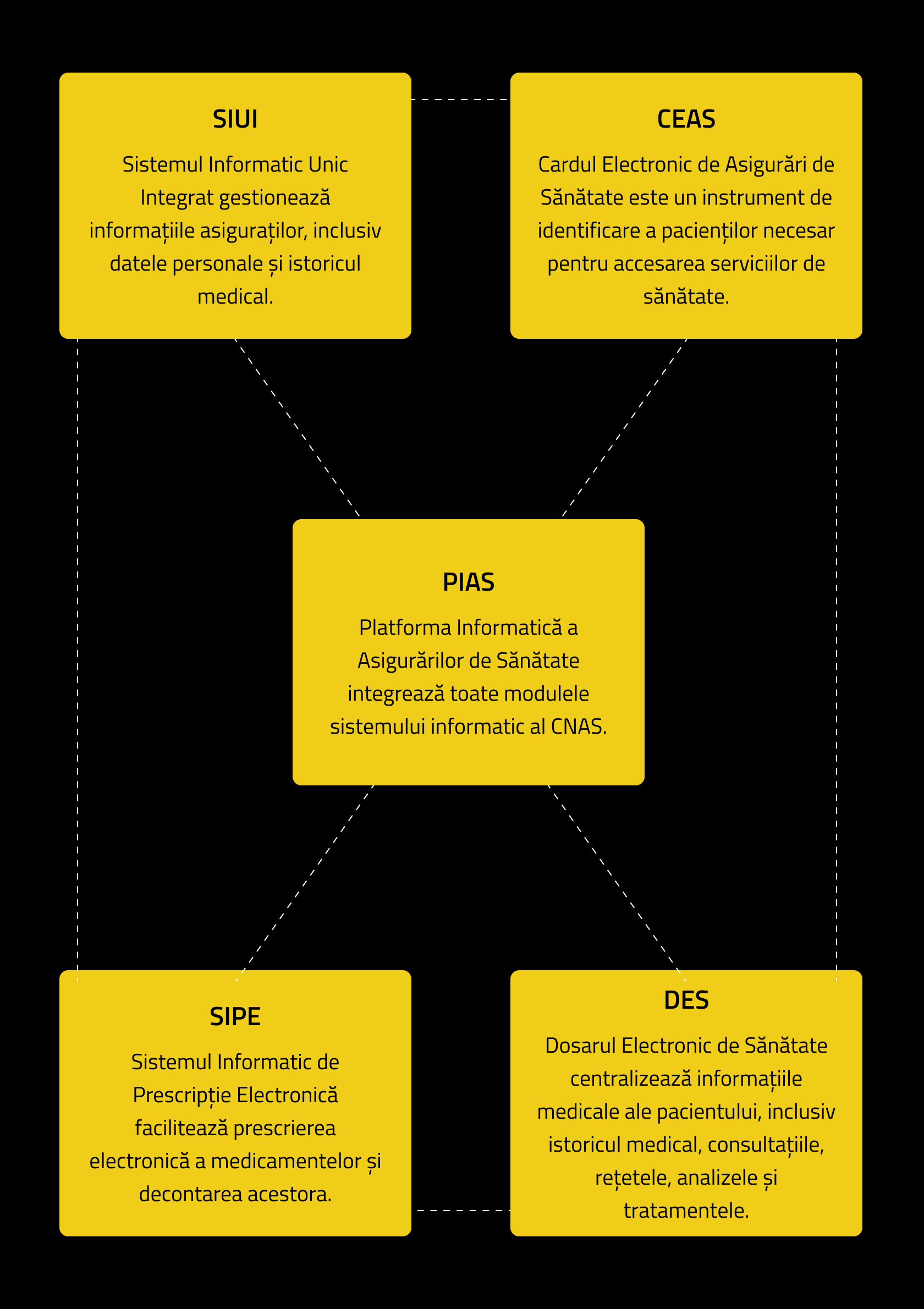
Platforma Informatică a Asigurărilor Sociale de Sănătate (PIAS)
În ciuda investițiilor considerabile, sistemul informatic al CNAS se confruntă, încă de la lansarea sa din 2010, cu mai multe probleme majore, care afectează eficiența personalului medical și accesibilitatea serviciilor de sănătate de către pacienți. Componentele sistemului cadru PIAS, au fost create la momente diferite, în arhitecturi diferite, ceea ce a dus la un sistem care nu permite analiza integrată a datelor existente și la o comunicare ineficientă și fragmentară între componente. Timpii de răspuns foarte mari, blocajele frecvente în generarea raportărilor lunare, nevalidarea consultațiilor și rețetelor, precum și dificultățile de semnare cu cardul de sănătate contribuie la frustrare atât pentru medici, cât și pentru pacienți. Medicii sunt nevoiți să realizeze anumite proceduri offline, cu riscul de a nu fi validate de casă sau de farmacii în cazul rețetelor offline. În plus, responsabilitatea centralizării erorilor revine adesea medicilor, din cauza lipsei unui sistem automat de monitorizare. O inițiativă privată, un site numit siui-monitor.ro, urmărește public erorile din PIAS, în absența transparenței din partea CNAS, care nu oferă informații clare despre nefuncționările sistemului său, finanțat de altfel din bani publici.
Dosarul electronic de sănătate
În teorie, dosarul electronic de sănătate al unui pacient (DES) ar trebui să centralizeze toate informațiile medicale ale unui pacient, provenite de la toți furnizorii de servicii de sănătate care l-au tratat (screening, prevenire, tratamente curative sau managementul bolilor). În România, sistemul a fost introdus în 2014, cu o investiție de 81 milioane de lei, iar până la sfârșitul anului 2021, au fost create 16 milioane de dosare electronice de sănătate. Cu toate acestea, din relatările medicilor, sistemul nu funcționează așa cum ar trebui, iar pacienții întâmpină dificultăți în accesarea istoricului medical, existând și preocupări legate de securitatea datelor personale. În 2019, informațiile erau colectate doar de la anumite unități medicale, cum ar fi cabinetele de medicină de familie și câteva spitale, iar datele de la laboratoare, policlinici, majoritatea spitalelor, Unități de Primiri Urgențe și serviciul de ambulanță nu erau incluse.
„Dosarul electronic este ca Moș Crăciun. Nu l-a văzut nimeni.” ne-a spus un expert intervievat, sugerând că există o lipsă de transparență în ceea ce privește implementarea și utilizarea sa. Un manager de spital ne-a relatat în cadrul interviurilor noastre: „N-avem conexiuni cu DES-ul pentru a trimite direct analizele. [...] Ieșirile sunt înmânate pacienților, lucru care în nicio țară civilizată nu se întâmplă. Pacientul nu ar trebui să se ocupe de programări sau să facă altceva. Pacientul vine, i se explică informațiile necesare pentru a le înțelege, iar ulterior scrisoarea medicală este trimisă direct medicului de familie.” Un DES funcțional ar elimina necesitatea ca pacienții să transporte documente între medici, ar permite CNAS să analizeze datele anonimizate pentru o gestionare mai eficientă a fondurilor, Ministerul Sănătății ar putea dezvolta politici bazate pe date corecte, iar medicii ar avea acces mai ușor la istoricul pacienților.
România nu poate valorifica pe deplin potențialul dosarelor electronice de sănătate atâta timp cât sistemul rămâne fragmentar, iar lipsa unui program de formare pentru colectarea, gestionarea și analiza datelor, diversitatea software-urilor folosite în spitale și numărul redus de registre naționale contribuie la stagnarea procesului de digitalizare. De asemenea, resursele financiare insuficiente și lipsa personalului dedicat sunt alți factori importanți care împiedică dezvoltarea completă a acestui sistem (Grad et al., 2022).
Alte probleme ale sistemului informatic de sănătate
Alte probleme ce țin de întregul Sistem de Informații pentru Sănătate sunt subliniate și într-un raport al InfAct din 2019, Assessment of health information system in Romania. Printre acestea se numără lipsa unei strategii naționale pentru un sistem integrat de informații în sănătate, fragmentare și duplicare a datelor, fără interoperabilitate între bazele de date existente, și un acces limitat al pacienților la informațiile proprii de sănătate. Finanțarea publică scăzută și cadrul legislativ neadaptat la cerințele digitale reduc capacitatea de dezvoltare și implementare a unui sistem integrat, iar colectarea și analiza datelor înregistrează lacune semnificative, în special la nivelul registrelor naționale. De asemenea, sectorul privat nu dispune de un mecanism eficient pentru raportarea datelor, iar instruirea periodică a personalului privind colectarea și analizarea datelor de sănătate publică este insuficientă.
Pe lângă aceste provocări, au fost identificate în raportul anterior și o serie de amenințări care împiedică progresul în domeniul e-Sănătății. Colaborarea intersectorială este slabă, iar diferențele tehnologice între regiunile și nivelurile naționale generează lacune în date. Totodată, lipsa unei finanțări sustenabile și deficitul de personal instruit afectează motivația, în special în condițiile unui sprijin guvernamental insuficient și a unei înțelegeri limitate a proceselor de e-Sănătate. Cunoștințele deficitare privind legislația protecției datelor, rezistența birocratică la schimbare și instabilitatea politică reprezintă alte obstacole în calea dezvoltării (InfAct, 2019).
În acest context, implementarea legislației referitoare la Spațiul European de Date de Sănătate (EHDS) ar putea reprezenta un imbold semnificativ pentru transformarea Sistemului de Informații pentru Sănătate din România. După adoptarea de către Parlamentul European pe 24 aprilie 2024, regulamentul va fi supus aprobării oficiale de către Consiliul Uniunii Europene în toamna anului 2024. Implementarea va fi graduală, cu primele elemente operaționale așteptate până în toamna anului 2026 și o finalizare estimată pe parcursul a 10 ani. EHDS va permite cetățenilor UE un acces facil la datele lor de sănătate, inclusiv în străinătate și va facilita reutilizarea acestor date pentru cercetare, în conformitate cu reglementările de securitate. Mai multe despre EHDS se pot găsi pe site-ul Comisiei Europene.
Sistemele informatice din spitalele din România
Un sistem național de sănătate neintegrat este generat și de fragmentarea datelor provenite din sistemele informatice ale spitalelor (Hospital Information System - HIS sau Hospital Manager). Majoritatea acestor soluții digitale sunt furnizate de companii private care dețin o mare parte din piață, iar integrarea acestora cu alte software-uri este adesea dificilă, dacă nu imposibilă.
Unul dintre cele mai mari impedimente este lipsa interoperabilității între diferitele sisteme, mai ales când acestea provin de la diverși furnizori privați care nu sunt dispuși să colaboreze pentru a crea o compatibilitate universală. Lipsa interconectării face ca istoricul medical al unui pacient să fie accesibil doar în cadrul aceleiași unități medicale, iar schimbarea unui furnizor de servicii soft într-un spital duce adesea la dificultăți în accesarea ulterioară a datelor și implică costuri suplimentare. „Nu există o interrelaționare. Nu există un istoric al pacientului decât la nivel de unitate medicală. Nu există o comunicare între spitale. Și dacă se schimbă furnizorul de servicii, practic nu îți mai dă acord. Deși tu pui în caietul de sarcini să ai acord, ți le dă într-un format în care nu poți să le accesezi. E o luptă pe piață între furnizorii de servicii care afectează în mod direct spitale.” - Manager Medical.
Interoperabilitatea în informațiile medicale se referă la capacitatea sistemelor din spitale și cele naționale de a schimba și utiliza eficient datele pacienților. Aceasta implică standardizarea informațiilor, permițând accesibilitatea datelor între unitățile medicale, ceea ce îmbunătățește îngrijirea pacienților, continuitatea tratamentelor și protecția confidențialității.
Conform experților, soluțiile existente sunt rigide și nu mai răspund nevoilor actuale din domeniul medical. „Mi-ar plăcea sincer să ajung să am tabletă. Și de pe tabletă pot să văd pacientul. Să văd analizele. Să văd EKG-ul. E greu să vizualizez modul în care vom ajunge noi să facem asta. Îmi doresc o ușurare a actului medical, dar nu văd cum se va ajunge acolo, pentru că e foarte greu să schimbi un sistem pe care îl ai deja și care clar nu mai este adaptat cerințelor actuale.” - Manager Medical.
“Ce m-ar ajuta pe mine? M-ar ajuta ca sistemele acestea care, să zicem, de care mă folosesc să fie obligatoriu interconectabile. Adică dacă eu am un hospital manager, să fie compatibil cu orice PACS. Nu cu PACS-ul lor. Și în general aplicațiile să poată comunica cu hospital management. Nu există asta. Adică eu dacă am un PACS de la o firmă, trebuie să plătesc diferitele firme să mi se conecteze.” - Manager Medical.
Deși unele soluții HIS excelează fie pe partea de raportare către Casa Națională de Asigurări de Sănătate (CNAS), fie pe partea de gestionare medicală, puține sunt suficient de cuprinzătoare pentru a acoperi eficient ambele nevoi. “[…] zona asta de hospital manager conține două lucruri. Conține datele pe care tu le folosești pentru a trimite raportările către CNAS, iar după e și partea de medical. Dar ele ar trebui să fie interconectate. Erau aplicații din astea care erau foarte bune pe partea de medical, dar care după aia nu făceau partea de raportări în niciun fel... Și am rămas la scris foi în continuare.” - Director Medical.
Lipsa de coordonare între unitățile medicale și a unui sistem de dosare medicale electronice integrate afectează experiența pacienților. Mulți dintre ei sunt nevoiți să transporte dosare medicale voluminoase între unitățile medicale și să explice singuri istoricul bolii la fiecare consultație nouă. “Din cauza faptului că noi nu avem o integrare a informației medicale, știm că nu avem un sistem integrat de date. Ce am auzit de multe ori de la cei pe care i-am intervievat, fie că erau pacienți, fie aparținători, este că multe episoade de îngrijire se terminau în felul următor: «Domnul Popescu, atât am putut să facem noi până acum. Astea sunt datele.» Îi puneau în brațe un teanc de documente medicale. Și atunci pacientul împreună cu aparținătorul erau puși în fața situației de a-și lua toate documentele, în condițiile în care majoritatea poate nu înțelegeau pe deplin toate informațiile, toate detaliile. Și erau puși în situația ca ei să explice celuilalt medic la care s-ar fi dus tot ceea s-a întâmplat până atunci pentru că de multe ori medicul la care se duc nu are timp să se uite cu atenție în cele 100 de pagini de dosar medical.” - Expert de Sănătate Publică.
Experții din domeniu cu care am discutat au subliniat că integrarea datelor medicale la nivel național ar putea fi accelerată în contextul României doar dacă ar exista o obligație impusă prin reglementări europene sau naționale stricte. “Singura soluție este UE. Să ni se zică trebuie să faceți asta. Aveți termen până atunci, dacă vreți banii, aia trebuie să faceți.” În plus față de impulsul pe care UE l-ar putea oferi, există și inițiative internaționale precum OpenEHR, care dezvoltă standarde deschise pentru sistemele de dosare electronice și care promovează interoperabilitatea și schimbul de informații între unitățile medicale. Adoptarea acestor standarde ca bune practici de către organizațiile care gestionează guvernanța sistemului de sănătate din România ar facilita o administrare mai eficientă a datelor medicale și ar contribui la îmbunătățirea continuității îngrijirii pacienților.
“Digitalizarea” documentelor medicale
Pe lângă provocările tehnice legate de integrarea datelor pacienților la nivel de spital și apoi național, spitalele se confruntă și cu birocrația ridicată generată de cerințele legislative de păstrare a documentelor în format fizic. Aceasta impune o povară suplimentară personalului medical deja suprasolicitat, care trebuie să gestioneze un volum mare de documente zilnic, precum dosarul de internare al pacientului, consimțămintele necesare, foaia de observație a pacientului, dosarul de îngrijire al pacientului, documentele de externare, consemnarea fiecărui act medical, foi de terapie, epicrize, etc. Astfel, ore întregi de muncă sunt dedicate completării și arhivării acestora.
“Durează cel puțin o oră jumate să completezi o foaia de observație, ca asistent. Ca medic durează undeva la o oră [...] se întâmplă zile când într-o vineri ai de externat trei pacienți, patru pacienți. Nu îți ajunge timpul de lucru de șapte ore să faci foile, dacă nu le-ai pregătit în avans.” - Specialist Managementul Calității.
Deși unele spitale au introdus soluții proprii de arhivare digitală pentru a facilita accesul rapid la documentele medicale, cadrul legal actual nu oferă reglementări clare pentru această practică și impune, în continuare, obligația de arhivare fizică a documentelor.
“Am încercat în urmă cu câțiva ani să trecem pe partea de a scana foaia de observație sau așa, să nu mai ținem acea hârtie. Doar electronic, din păcate la noi în țară, nu putem arhiva documentele. Noi am început acest proces de arhivare electronică în paralel cu tot ce înseamnă arhivare normală a documentelor medicale.“ - Director Medical.
Telemedicina
Reglementarea telemedicinei în România a fost instituită prin Hotărârea nr. 1.133 din 14 septembrie 2022, care stabilește cadrul legal pentru furnizarea de servicii medicale la distanță în diverse specialități. Interviurile cu medicii de familie au evidențiat că, deși teleconsultațiile sunt remunerate în anumite specialități, în medicina de familie acestea sunt incluse în tariful per capita. Consultațiile care implică consiliere și au o durată mai mare ar putea fi realizate prin telemedicină, însă nu beneficiază de o compensare adecvată în cadrul sistemului de finanțare existent. Soluția văzută de experți ar fi ajustarea mecanismelor de finanțare pentru a recompensa corespunzător servicii esențiale, precum cele preventive, care ar putea degreva ulterior toată presiunea care se resimte asupra spitalelor.
Transformare digitală în sănătate ca obiectiv în PNRR
Digitalizarea sistemului medical din România a fost vizată și în țintele propuse în PNRR prin Investiția „Realizarea sistemului de eHealth și telemedicină” din cadrul componentei de Transformare Digitală (C7), cu un buget de 400 milioane de euro. Printre obiectivele principale se numără: digitalizarea a 60 de instituții publice de sănătate, crearea unui sistem de telemedicină național accesibil mai ales în zonele rurale și urbane mici cu acces medical redus; modernizarea Platformei Informatice de Asigurări de Sănătate (PIAS) și a componentelor sale (SIUI, CEAS, SIPE) pentru a susține interoperabilitatea între spitale și digitalizarea documentelor medicale; digitalizarea a 200 de unități sanitare publice, inclusiv cu soluții informatice pentru gestionarea dosarelor medicale ale pacienților; integrarea a 25.000 de furnizori de servicii medicale în noua platformă PIAS și pregătirea a 3.000 de angajați pentru utilizarea noilor soluții digitale. În prezent, unele obiective, cum ar fi digitalizarea instituțiilor publice de sănătate, sunt întârziate, deși aveau termen la mijlocul anului 2023, iar implementarea telemedicinei și modernizarea PIAS sunt în desfășurare, cu finalizare planificată pentru 2024 și 2025 (MonitorPNRR).
Pe de altă parte, conform unor comunicate de presă, Spitalul Universitar „George Emil Palade” din Târgu Mureș va deveni primul „smart hospital” din România, fiind unitatea pilot pentru digitalizarea spitalelor. Va fi dotat cu soluții de eHealth complete, incluzând acces la dosare medicale electronice, consultații la distanță și monitorizare în timp real a pacienților. Inițiativa spitalului din Târgu Mureș marchează o etapă importantă în procesul de transformare digitală și ar putea accelera adoptarea tehnologiilor moderne în unități similare la nivel național. Rămâne să se evalueze modul în care aceasta va fi implementată și cum ar putea fi scalate și replicate astfel de inițiative în sistemul de sănătate din România.
Exemplu de bună practică: digitalizarea sistemului de sănătate în Finlanda
Finlanda beneficiază de o infrastructură digitală bine dezvoltată și o populație care este deja familiarizată cu tehnologia, ceea ce îi permite să adopte rapid soluții digitale în diverse domenii, inclusiv în sănătate. Conform Indexului Economiei și Societății Digitale al Uniunii Europene din 2022 (DESI), Finlanda ocupă primul loc, spre deosebire de România, care se află pe ultima poziție. Finlanda a adoptat o strategie națională de digitalizare a sănătății, axată pe implementarea a două instrumente cheie: Arhiva Națională de Informații de Sănătate (Kanta) și Health Village.
Kanta e un EHR care permite pacienților să acceseze dosarele lor medicale, să-și consulte rețetele, dar și să-și exprime opțiunea de donare de organe și să elibereze autorizații sau certificate către autorități. Pentru medici, Kanta oferă acces la datele medicale ale pacienților la nivel național, facilitând prescrierea de medicamente, actualizarea dosarelor medicale și accesul la istoricul medical necesar
Health Village este o platformă mobilă destinată atât medicilor sau specialiștilor din domeniu, cât și pacienților, care oferă informații medicale specializate, ghiduri de tratament, acces la telemedicină și programe de autoîngrijire. Pentru pacienți, aceasta include programe pentru gestionarea bolilor cronice, căi digitale de îngrijire, pregătirea pentru operații și terapie online, contribuind astfel la un management mai personalizat al sănătății și reducerea vizitelor fizice la medici.
În prezent toate spitalele publice, centrele de sănătate și farmaciile din Finlanda utilizează Kanta, iar în 2018, Health Village înregistrase peste 6,2 milioane de vizitatori.