Overview scurt despre sistemul de sănătate din România
Sistemul de sănătate din România a trecut prin schimbări majore de-a lungul timpului, mai ales după căderea comunismului. Trecerea de la un sistem centralizat la un model bazat pe asigurări sociale, a marcat începutul reformelor. Totuși, România încă menține multe trăsături ale modelului anterior, precum un număr mare de paturi în spitale, față de media Uniunii Europene. Acest lucru se resimte și în preferința populației pentru serviciile spitalicești, în defavoarea celor ambulatorii și preventive (Mezei, 2023).
În ceea ce privește finanțarea, România aloca în 2021 aproximativ 6,5% din PIB pentru sănătate, comparativ cu media UE de 10,9% (Eurostat, 2023). Cheltuielile per capita pentru sănătate sunt și ele mult sub media europeană. Ajustând la puterea de cumpărare, în 2021, România a cheltuit doar 1.663 EUR per locuitor, în comparație cu media UE de aproximativ 3.500 EUR.
Aproape 44% din bugetul total pentru sănătate este alocat serviciilor spitalicești, mult peste media UE, care se situează la 28%. Alocarea unui procent mai mare acestor servicii conduce la subfinanțarea serviciilor de prevenție, acestea reprezentând doar 1,7% din cheltuielile totale, față de 3,1% în Uniunea Europeană. Cheltuielile pentru asistența medicală primară și ambulatorie sunt de asemenea subdimensionate, reprezentând doar 18% din bugetul total, față de 30% în UE. Acest tipar a dus la o piramidă a serviciilor de sănătate inversată, în care cheltuielile pentru spitalizare depășesc cu mult pe cele destinate prevenției, îngrijirii ambulatorii și asistenței medicale primare. Rezultatul este o presiune suplimentară asupra spitalelor și o creștere semnificativă a costurilor, în timp ce mortalitatea evitabilă (decese asociate de cauze care ar putea fi prevenite) rămâne una dintre cele mai mari din Uniunea Europeană. Conform OECD, în 2020 rata mortalității evitabile în România a fost aproape dublă față de media UE, iar mortalitatea prin cauze tratabile a fost de 2,5 ori mai mare decât media Uniunii. Printre principalele cauze ale mortalității evitabile se numără bolile cardiovasculare, cancerul și accidentele vasculare cerebrale.
România se confruntă și cu o problemă de acces la serviciile de sănătate. În acest sens, există disparități foarte mari între zonele urbane și cele rurale, cele din urmă fiind sever dezavantajate în această privință, la toate nivelurile de îngrijire. Potrivit Institutului Național de Statistică, în zonele urbane se regăsesc 90% din numărul total de spitale, 92,3% din totalul clinicilor ambulatorii de specialitate, precum și 60% din medicii de familie. În plus, aproximativ 11% din populație este neasigurată, în special în zonele rurale. Lipsa de acces la servicii medicale fie din cauza disparităților geografice, fie din motive financiare pune presiune pe serviciile de urgență, care trebuie să răspundă unor probleme care s-ar putea rezolva în ambulatoriu sau unor probleme acute care nu au fost adresate la timp la celelalte niveluri de îngrijire. Pe lângă dificultățile legate de accesul la serviciile de sănătate, România se confruntă și cu problema plăților informale din spitalele publice. Deși fenomenul nu mai e atât de răspândit ca în anii precedenți, în 2022, 18% dintre români au raportat că au fost în continuare nevoiți să efectueze plăți suplimentare, să ofere cadouri valoroase medicilor și asistentelor sau să facă donații neoficiale în spitale. Aceasta reprezintă cea mai mare rată din Uniunea Europeană, unde media a fost de doar 4% (OECD/European Observatory on Health Systems and Policies, 2024).
În contextul acestor provocări, noua Strategie Națională a Sănătății 2023-2030 promovează o abordare centrată pe cetățean, axată pe prevenție, educație și crearea unui mediu sănătos, înainte ca cetățenii să ajungă pacienți. Aceasta face referire și la dezvoltarea unui sistem integrat, care să faciliteze o colaborare mai eficientă între sectorul public, privat și comunitate pentru rezultate mai bune de sănătate la nivel național.
Implementarea acestei strategii necesită nu doar o alocare diferită a resurselor, ci și o schimbare fundamentală în modul în care vor fi gestionate aceste noi măsuri și politici de sănătate. Aceasta este cu atât mai necesară cu cât, în ultimii 30 de ani, sistemul de sănătate a fost marcat de instabilitate politică și schimbări frecvente la nivelul conducerii Ministerului Sănătății (26 de miniștri în 30 de ani, fără a-i lua în calcul și cei interimari), modificări legislative frecvente (90 de modificări ale legii 95/2006 conform lege5.ro) Politicile sunt în mare parte reactive, insuficient bazate pe dovezi și neancorate în practicile internaționale. A lipsit de asemenea un mecanism eficient de monitorizare al politicilor și strategiilor de sănătate adoptate în această perioadă.
Spitalele din România
Conform ultimelor date de la INS, în 2023, rețeaua sanitară din România includea 546 de spitale, din care 366 publice și 180 private.
Funcționarea spitalelor este reglementată de Legea nr. 95/2006 privind reforma în domeniul sănătății, care stabilește cadrul general al organizării și administrării acestora. Printre aspectele importante reglementate de lege se numără condițiile de autorizare și acreditare a unităților sanitare, procedurile de evaluare a acestora, drepturile pacienților și normele de calitate în îngrijirea medicală. Legea definește responsabilitățile instituțiilor implicate, precum Ministerul Sănătății și Casa Națională de Asigurări de Sănătate, și stabilește norme de management și finanțare a spitalelor, precum și structurile de control și evaluare a performanței unităților sanitare.
În completarea legii, contractul-cadru privind condițiile acordării asistenței medicale definește cadrul financiar și procedurile prin care spitalele publice și private pot furniza servicii medicale în sistemul de asigurări sociale de sănătate. Acesta reglementează serviciile medicale incluse, tarifele, precum și procedurile de decontare între casele județene de asigurări de sănătate și furnizorii de servicii medicale. În plus, contractul mai include indicatorii de performanță și responsabilitățile spitalelor pentru raportarea activității și respectarea normelor legale.
Legea 95/2006 (Titlul VII „Spitale”) specifică principiile clasificării spitalelor. Există mai multe clasificări oficiale ale spitalelor, bazate pe:
Proprietate (publice; publice cu secții private; și private),
Geografie (regionale; județene; și locale – municipale, orășenești sau comunale),
Patologie (generale; de urgență; de specialitate; și pentru boli cronice),
Statut de cercetare medicală (spitale și institute clinice),
Competențe clinice (de la categoria I, cea mai complexă, până la categoria IV, cea mai puțin complexă; categoria V include spitale specializate în îngrijiri pe termen lung, cum ar fi facilități de sănătate mintală).
Majoritatea spitalelor publice (80%) sunt administrate de consiliile locale, restul fiind gestionate de Ministerul Sănătății (MS) sau de alte ministere (de exemplu, Ministerul Transporturilor, Ministerul Apărării Naționale) sau instituții guvernamentale (de exemplu, Administrația Penitenciarelor, Academia Română) (Duran et, al 2019).
Indiferent de tipologie și de clasificarea oficială, toate spitalele evaluate se confruntă cu provocări legate de infrastructură. Conform unei ample cercetări a Curții de Conturi din România în perioada 2014-2021, majoritatea spitalelor din România își desfășoară activitatea în clădiri construite între anii 1900-1970, în timp ce 68 de spitale își desfășoară activitatea în clădiri mai vechi de anul 1900 (Curtea de Conturi, 2023). Mai mult, același raport subliniază faptul că o mare parte dintre acestea nu dețin autorizație de prevenire și stingere a incendiilor. Conform discuțiilor cu experți din domeniu, lipsa autorizației este asociată tot infrastructurii fizice necorespunzătoare, care nu poate asigura toți parametrii de evacuare și de răspuns în caz de incendiu.
Pe fondul lipsei de infrastructură sanitară, o serie de inițiative neguvernamentale au reușit să mobilizeze contribuțiile publicului spre construcția unor spitale care să suplinească lipsuri din sistem. Un exemplu notabil este Spitalul de Oncologie Pediatrică construit de Asociația Dăruiește Viață în București, primul spital de acest tip din România finanțat exclusiv din donații și sponsorizări. Un alt exemplu este inițiativă Fundației Metropolis, Spitale Publice Din Bani Privați, prin care se dorește construcția unei noi clinici de psihiatrie pediatrică în cadrul Spitalului Obregia. Deși aceste proiecte sunt o soluție viabilă pe termen scurt, ele atrag atenția asupra nevoii de reformă sistemică și de finanțare adecvată a spitalelor publice.
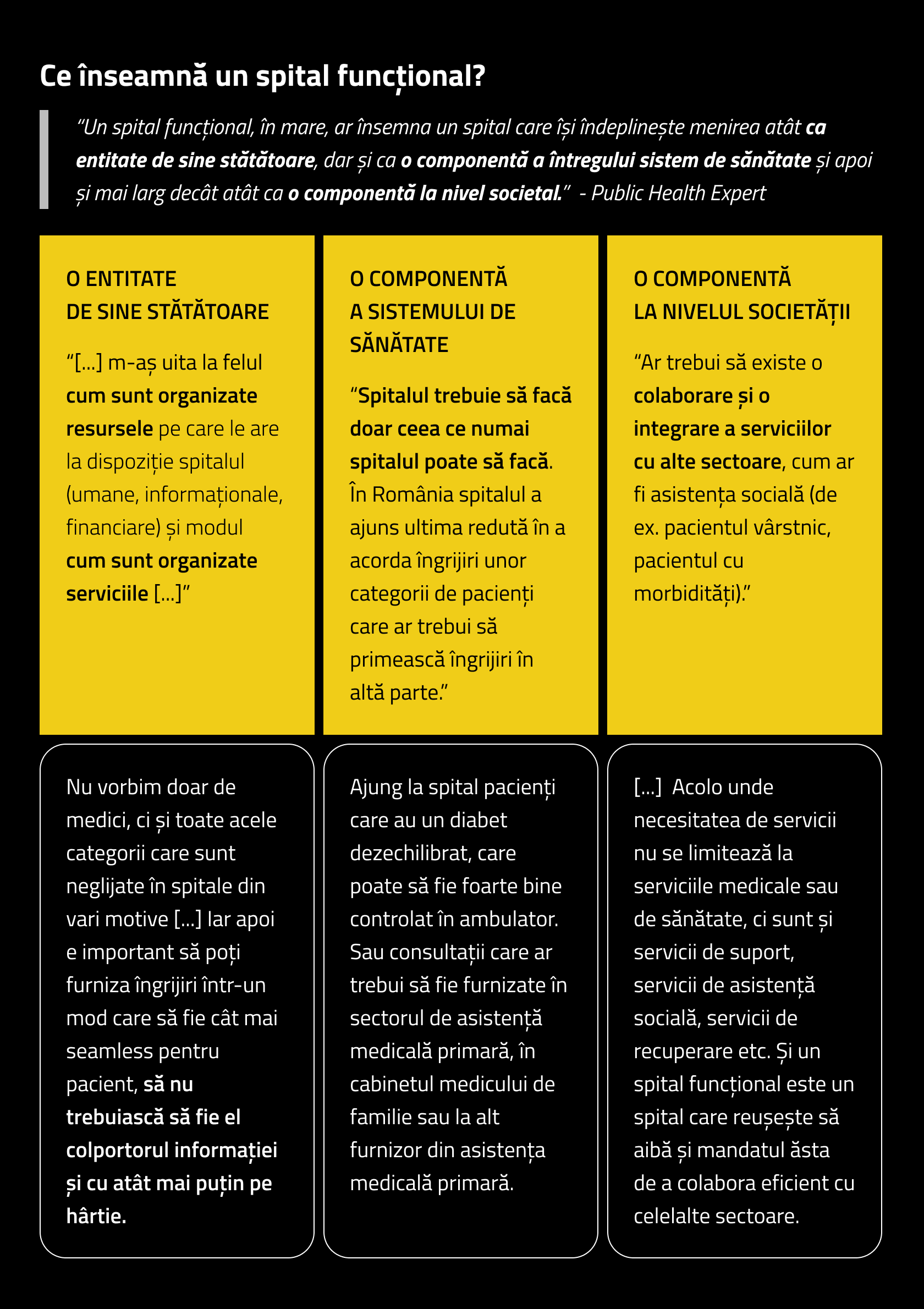
Ce înseamnă un spital funcțional?
Plecând de la discuția cu un expert în sănătate publică intervievat cu ocazia acestei cercetări, am ales să adoptăm o perspectivă mai largă a ceea ce înseamnă un spital funcțional. Astfel, ne uităm la capacitatea sa de a-și îndeplini rolul pe trei niveluri: ca entitate autonomă, ca parte integrantă a sistemului de sănătate și ca element în cadrul societății. Ca entitate de sine stătătoare, un spital trebuie să dispună de resurse adecvate, atât umane cât și informaționale, pentru a asigura îngrijiri eficiente și accesibile, reducând povara birocratică asupra pacientului. În cadrul sistemului de sănătate, spitalul ar trebui să se concentreze pe servicii pe care doar el le poate furniza, evitând supraîncărcarea cu cazuri ce pot fi gestionate în ambulatoriu sau în sectorul de asistență primară. La nivel societal, un spital funcțional presupune colaborare și integrare cu alte sectoare, cum ar fi asistența socială, pentru a răspunde nevoilor complexe ale pacienților.